Parodontitida u dětí a dorostu – taktika dětského zubního lékaře
Parodontitida je zánětlivé onemocnění dásní a spodních periodontálních tkání, charakterizované tvorbou periodontální kapsy a destrukcí podpůrné alveolární kosti. Destrukce kostní tkáně u dětí může být detekována porovnáním výšky alveolární kosti s hranicí skloviny a cementu na rentgenových snímcích.
Rozdíl 2-3 mm je považován za spornou destrukci kostní tkáně, více než 3 mm – za zjevnou destrukci. Ke klinickému potvrzení diagnózy se často používá parodontální sondování k posouzení ztráty přilnutí a rentgenové vyšetření kousnutí. Ke ztrátě kosti obvykle dochází mezi primárním prvním a druhým molárem.
Americká akademie parodontologie identifikovala ve své klasifikaci parodontitidy ranou formu parodontitidy v kategorii agresivní parodontitidy.
) Agresivní parodontitida (časná parodontitida). Tímto termínem se označují dědičné formy z heterogenní skupiny onemocnění parodontu pozorované v raném věku u prakticky zdravých nebo nezdravých dětí. Agresivní parodontitidu lze považovat za dva typy parodontitidy, které mohou mít podobnou etiologii a klinické příznaky: (1) lokalizovaná forma (lokalizovaná agresivní parodontitida – LAP) a (2) forma generalizovaná (generalizovaná agresivní parodontitida – GAP).
Albadar a kol. určili prevalenci časné parodontitidy u školáků ve Spojených státech: 10 % mezi černochy, 5 % mezi Hispánci a 1,3 % mezi bělochy.
Loewe a Brown ve studii 1107 adolescentů ve věku 14–17 let zjistili, že 0,53 % mělo LAP, 0,13 % mělo HAP a 1,61 % mělo příležitostnou ztrátu gingiválního spojení. GAP byl častější u chlapců než u dívek (4,3:1).
Prepubertální parodontitida v primární okluzi může být lokalizovaná, ale častěji je generalizovaná. Lokalizovaná forma onemocnění, charakterizovaná ztrátou gingiválního úponu a destrukcí alveolární kosti u prakticky zdravého dítěte, se vyskytuje pouze v primární okluzi. Přesný čas nástupu onemocnění zůstává nejasný, ale ve věku 4 let rentgenové snímky obvykle ukazují destrukci alveolární kosti v oblasti primárních molárů a / nebo řezáků.
Postižené oblasti dětského chrupu vykazují abnormální hloubky sondování s menším zánětem dásní, rychlou ztrátou kostní hmoty a minimálním nebo proměnlivým množstvím plaku. S PAP u dětí souvisí narušená obrana hostitele (např. chemotaxe leukocytů), rozsáhlý proximální kaz, který zhoršuje retenci plaku a ztrátu kostní hmoty, a rodinná anamnéza parodontitidy. S progresí onemocnění se objevují známky zánětu dásní se štěrbinovými defekty dásně a lokalizovanými ulceracemi na gingiválním okraji.
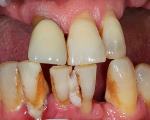
b) Generalizovaná agresivní parodontitida (GAP). Generalizovaná agresivní parodontitida (GAP) začíná během nebo krátce po erupci primárních zubů a je charakterizována těžkým zánětem dásní a generalizovanou ztrátou úponu dásně, pohyblivosti zubů a rychlou destrukcí alveolární kosti, což vede k předčasné ztrátě zubu (obr. 1). Zpočátku lze pozorovat pouze mírný zánět dásní a minimální hromadění plaku. Často postihuje všechny zuby. K destrukci alveolární kosti dochází tak rychle, že mléčné zuby mohou vypadnout již ve 3 letech.

Obrázek 1. Prepubertální parodontitida u 4,5leté dívky. Rentgenové snímky odhalují generalizovanou destrukci alveolární kosti.
Kvůli rozsáhlému postižení všech zubů a rychlé ztrátě alveolární kosti byla HAP dříve označována jako generalizovaná juvenilní parodontitida, těžká parodontitida a rychlá periodontitida. Chronické případy se projevují akutním zánětem spolu s výraznými rozštěpy a recesí.
Postižené zuby obsahují více nepohyblivých, fakultativních, anaerobních, gramnegativních tyčinek (zejména Porphyromonas gingivalis) u generalizované agresivní parodontitidy než u lokalizované parodontitidy. Mikroorganismy převládající v gingiválních kapsách zahrnují Aggregatibacter aktinomycetemcomitans (Aa), Porphyromonas (Bacteroides) gingivalis (Pg), Bacteroides melaninogenicus, Prevotella intermedia, Capnocytophaga sputigena a Fusobacterium nucleatum. Zjištění Asikainena a kol. ukazují, že hlavní patogeny jsou přenášeny mezi členy rodiny.
Zdravotní anamnéza dítěte často odhalí přítomnost recidivujících infekcí (např. otitis, kožní infekce, infekce horních cest dýchacích).
Lokalizovaná a generalizovaná forma časné parodontitidy se jasně rozlišuje klinicky i radiologicky. U generalizované parodontitidy dochází k poklesu chemotaxe neutrofilů, lokálně vyjádřenému zánětu parodontálních tkání a velkému množství plaku a zubního kamene. Diagnostika může odhalit poruchy adheze leukocytů a reakce těla na bakteriální infekce.
(Viz samostatný článek na webu „Předčasná ztráta kostní hmoty v období primárního chrupu“ – použijte prosím vyhledávací formulář výše.)
c) Lokalizovaná agresivní parodontitida (lokalizovaná juvenilní parodontitida). Termín pro dříve popsaný stav lokalizované juvenilní parodontitidy byl rovněž nahrazen termínem lokalizovaná agresivní parodontitida. Lokalizovaná adolescentní parodontitida je pozorována u prakticky zdravých dětí a dospívajících bez příznaků systémových onemocnění. Je charakterizována rychlou a závažnou destrukcí alveolární kosti obklopující více než jeden stálý zub, obvykle první stoličky a řezáky (obr. 2, obr. 3, A a B).
 Obrázek 2. Rentgenové snímky 12letého chlapce s lokalizovanou časnou parodontitidou. Rentgenové snímky odhalily destrukci kostní tkáně v oblasti řezáků a prvních stálých molárů. Byly extrahovány horní střední řezáky, dolní řezáky a první stálé stoličky. Byly vyrobeny částečné snímatelné zubní protézy
Obrázek 2. Rentgenové snímky 12letého chlapce s lokalizovanou časnou parodontitidou. Rentgenové snímky odhalily destrukci kostní tkáně v oblasti řezáků a prvních stálých molárů. Byly extrahovány horní střední řezáky, dolní řezáky a první stálé stoličky. Byly vyrobeny částečné snímatelné zubní protézy  Obrázek 3. A – lokalizovaná agresivní parodontitida; B – Rentgenové snímky ukazují vertikální úbytek kostní hmoty na meziálních površích zubu 26 a zejména zubu 36; C – klinický důkaz vertikálního úbytku kostní hmoty v oblasti zubu 36; D – Řízená tkáňová regenerace jako možnost léčby pomocí kostního aloštěpu a membrány
Obrázek 3. A – lokalizovaná agresivní parodontitida; B – Rentgenové snímky ukazují vertikální úbytek kostní hmoty na meziálních površích zubu 26 a zejména zubu 36; C – klinický důkaz vertikálního úbytku kostní hmoty v oblasti zubu 36; D – Řízená tkáňová regenerace jako možnost léčby pomocí kostního aloštěpu a membrány
Tato forma parodontitidy je samoomezující a retrospektivní údaje naznačují, že časným příznakem onemocnění může být destrukce alveolární kosti obklopující primární zuby. Prevalence onemocnění s bilaterální symetrickou destrukcí kosti u adolescentů v různých geografických oblastech se pohybuje v rozmezí 0,1–1,5 %. Onemocnění je častější mezi teenagery tmavé pleti – 2,5 %. Klinicky je lokalizovaná adolescentní parodontitida charakterizována mírnějším zánětem (nebo žádným zánětem) a malým množstvím supragingiválního plaku nebo zubního kamene. Destrukce kostní tkáně postupuje 3-4krát rychleji než u chronické parodontitidy.
Lokalizovaná adolescentní parodontitida není samostatnou nozologickou jednotkou. Onemocnění může být způsobeno Actinobacillus actinomycetemcomitans, buď samostatně, nebo v kombinaci s různými zástupci rodu Porphyromonas. Jsou také pozorovány různé defekty neutrofilů. Podle Page et al. má většina pacientů s lokalizovanou adolescentní parodontitidou narušenou chemotaxi neutrofilů a monocytů, fagocytózu, antibakteriální aktivitu, produkci leukotrienu B4 a další abnormality. Page a kol. naznačují dědičnou povahu tohoto onemocnění: podle některých údajů – s autozomálně recesivním typem dědičnosti, podle jiných – s dominantou vázanou na X.
d) Léčba agresivní parodontitidy. Úspěšná léčba agresivní parodontitidy závisí na včasné diagnostice, použití antibiotik proti infikujícím organismům a zajištění asepse k hojení. Léčba LAP i HAP zahrnuje poučení o správné ústní hygieně, v případě potřeby konzultaci s lékařem pacienta a mechanické odstranění supra- a subgingiválního plaku pomocí nechirurgické a/nebo chirurgické léčby s doplňkovou antimikrobiální terapií (viz obr. 3, C a D). K eliminaci patogenů Actinobacillus actinomycetemcomitans, které pronikají do mikroskopických ulcerací creviculárního epitelu, by měla být použita doplňková antimikrobiální léčba.
Bylo zjištěno, že kombinované použití amoxicilinu a metronidazolu po dobu 1-2 týdnů. eliminuje Actinobacillus actinomycetemcomitans a potlačuje Porphyromonas gingivalis. Používání tetracyklinů k léčbě agresivní parodontitidy u dětí je však třeba se vyhnout, protože může vést ke změně barvy zubů. Podobně by tetracykliny neměly být předepisovány těhotným ženám, protože tato antibiotika jsou podle Food and Drug Administration klasifikována jako těhotenské léky kategorie D. Kristersson et al. po prozkoumání hlubokých periodontálních lézí došli k závěru, že samotné čištění povrchů kořenů a periodontálních kapes nevylučuje Actinobacillus actinomycetemcomitans.
Microdentex vyrábí testovací sadu DMDx (Microdentex, Fort Myers, FL, USA) pro detekci Actinobacillus actinomycetemcomitans. Pomáhá posoudit riziko agresivní parodontitidy a určit citlivost bakterií na antibiotika. Zopakujte test za 4-6 týdnů. po zahájení antibiotické terapie umožňuje posoudit úspěšnost léčby. Zubní plak se sbírá umístěním papírového špendlíku do parodontální kapsy na 10 sekund. Papírový špendlík je poté ponořen do lahvičky z testovací sady a poté odeslán k výsevu. Pedo Probe však detekuje pouze Actinobacillus actinomycetemcomitans, takže podrobnější analýza vyžaduje bakteriologické testování.
Léčba generalizované parodontitidy je obvykle méně předvídatelná. Pokud jsou tradiční antibiotika neúčinná, může být nutné použít alternativní antibiotika, která působí na specifickou patogenní flóru. Multidisciplinární přístup k diagnostice a léčbě tohoto onemocnění kombinuje klinickou laboratorní diagnostiku s tradičními parodontálními terapeutickými metodami.
Střih: Iskander Milevski. Datum zveřejnění: 31.8.2023
- Zánět dásní (gingivitida) u dětí a dospívajících – taktika dětského zubního lékaře
- Onemocnění dásní u dětí a dospívajících ze systémových příčin – taktika dětského zubního lékaře
- Parodontitida u dětí a dorostu – taktika dětského zubního lékaře
- Parodontitida jako projev systémového onemocnění dítěte – taktika dětského zubního lékaře
- Zjišťování hygienického stavu dutiny ústní a onemocnění parodontu u dítěte – taktika dětského zubního lékaře
- Skvrny zubů, zubní plak u dětí a dospívajících – taktika dětského zubního lékaře
- Lokální anestezie zubů dětí a dorostu – taktika dětského zubního lékaře
- Doplňkové metody dentální anestezie u dětí – taktika dětského zubního lékaře
- Komplikace lokální anestezie u dětí – taktika dětského zubního lékaře
- Korekce chování dítěte v zubní ordinaci bez léků – taktika dětského zubního lékaře
Agresivní parodontitida – je rychle progredující dystroficko-zánětlivé onemocnění parodontálních tkání, vedoucí k destrukci zádržného aparátu zubu a alveolární kosti. Mezi místní příznaky patří bolestivost a krvácení dásní, uvolněné zuby, problémy se žvýkáním, zápach z úst a přítomnost parodontálních váčků. Patologie je diagnostikována na základě stížností, výsledků vyšetření, periodontogramu, ortopantomografických údajů a CT skenu čelistí. Léčba je vícesložková a zahrnuje profesionální hygienu, ošetření dásní, kyretáž, dlahování, fyzioterapii, operace chlopní atd.
ICD-10
K05.3 Chronická parodontitida


- Příčiny
- Rizikové faktory
- Diferenciální diagnostika
- Konzervativní terapie
- chirurgická léčba
Přehled
Nozologie „agresivní parodontitidy“ byla zavedena Americkou akademií parodontologie v roce 1999 a kombinuje takové formy, jako je fulminantní, refrakterní, rychle progresivní a juvenilní parodontitida. Agresivní parodontitida (AP) je charakterizována časným nástupem (v pubertě nebo před 30. rokem věku), rychlou a rozsáhlou kostní resorpcí. Jeho specifická hmotnost ve struktuře zánětlivých parodontálních lézí je 2-4%. Hlavními riziky agresivní parodontitidy jsou ztráta zubů v mladém věku, která je spojena s funkčními, kosmetickými a psychickými problémy.

Příčiny
Vedoucí roli ve vzniku agresivní parodontitidy má mikrobiální faktor a imunitní mechanismy. Nejagresivnější a nejničivější bakterie jsou A. aktinomycetemcomitans (nachází se u více než 60 % pacientů s AP), P. gingivalis, P. Intermedia, další parodontopatogenní bakterie a jejich asociace. Tato mikroflóra je odolná vůči antibiotické terapii, její aktivace nastává na pozadí poklesu lokálních nespecifických ochranných faktorů a buněčné imunity.
Řada studií prokázala souvislost mezi agresivní parodontitidou a některými genetickými markery: zvýšenou expresí antigenů HLA-A9, HLA-B15, ale i HLA-A28, HLA-DR4. Bylo také zjištěno, že určité polymorfismy genů rodin interleukinu-1 a interleukinu-4 jsou významně častější u pacientů s agresivními formami parodontitidy.
Rizikové faktory
Faktory, které ovlivňují rychlost parodontální destrukce a závažnost AP jsou:
- špatné návyky (kouření);
- špatná ústní hygiena;
- dýchání ústy;
- onemocnění zubů (malý vestibul dutiny ústní, malokluze, ucpané zuby, bruxismus, kaz, zkrácená uzdička rtů a jazyka);
- užívání léků, které mají nepříznivý účinek na periodontální tkáň (antihypertenziva, kortikosteroidy, COC, bisfosfonáty atd.);
- systémová osteoporóza.
Patogeneze
Faktory, které určují agresivní průběh parodontitidy, jsou charakteristiky parodontopatogenních mikroorganismů. Pronikají do gingivální rýhy, kde tvoří komplexy s jinými patogeny a způsobují destrukci okolních tkání. Bakterie produkují látky (proteolytické enzymy, leukotoxin, cytotoxin), které aktivně ničí kolagenová vlákna v parodontu. Důležitým faktorem patogenity je schopnost mikroorganismů inhibovat chemotaktickou a fagocytární aktivitu polymorfonukleárních leukocytů.
Snížení bariérových vlastností parodontu má za následek narušení lokálních imunitních mechanismů. Mění se poměr supresorových a pomocných subpopulací T buněk, zvyšuje se aktivita B lymfocytů, zvyšuje se syntéza protilátek a mediátorů zánětu a dochází k aktivaci osteoklastů podporujících kostní resorpci.

Klasifikace
V praktické stomatologii se agresivní parodontitida dělí na dvě klinické formy:
- lokalizované (podtyp A) – vyznačuje se poškozením méně než 30 % dásní (až 3 zuby);
- zobecněný (subtyp B) – charakterizováno zapojením více než 30 % parodontálních tkání do patologického procesu.
V závislosti na době vzniku se rozlišují následující typy agresivní parodontitidy:
- prepubertální (do 12 let);
- mládež (13-17 let);
- rychle progresivní (17-35 let);
- paradentóza u dospělých (u lidí starších 35 let).
Stanovení závažnosti patologie je založeno na kritériích klinické ztráty úponu (CAL): mírná (do 2 mm), střední (3-4 mm), těžká (od 5 mm), komplikovaná (úbytek kosti, těžká pohyblivost zubů).
Příznaky agresivní parodontitidy
Klinický obraz závisí na formě poškození parodontu (lokální, generalizované) a načasování nástupu onemocnění. Prepubertální parodontitida se vyskytuje převážně v lokalizované formě. Obvykle je postižen jeden nebo více dočasných molárů. Zánět dásní je mírný a v oblasti postižených zubů jsou hluboké kapsy na dásně. K destrukci kostní tkáně dochází pomalu.
Juvenilní parodontitida (desmodontóza) se vyznačuje minimálním zánětem dásní v kombinaci s intenzivní destrukcí alveolární kosti. Nástup je prakticky asymptomatický s poškozením oblasti řezáků a prvních molárů. Zuby se posouvají, stávají se pohyblivými a tvoří se mezi nimi diastemy.
Zánětlivý proces se připojí později, doprovázený otokem dásní, tvorbou parodontálních kapes s hnisavým obsahem. V důsledku resorpce kostní tkáně se zuby v průběhu 2-3 let postupně uvolňují a vypadávají. Pokud se neléčí, stává se juvenilní parodontitida agresivní a postihuje celou řadu zubů.
První známka rychle postupující parodontitidy – zvýšená krvácivost dásní – se objevuje dlouho před výraznou ztrátou kostní hmoty. Po několika letech dochází k pohyblivosti zubů, ke které dochází s obdobími progrese a stabilizace. Exacerbace agresivní parodontitidy se vyskytují často (jednou za 1-2 měsíce). Množství zubního plaku neodpovídá stupni destrukce alveolární kosti a rychlosti ztráty zubů.
Komplikace
Nejčastější komplikací agresivní parodontitidy je částečná nebo úplná edence u mladých lidí. To s sebou nese znatelnou kosmetickou vadu, výrazné funkční poruchy žvýkání a řeči a psychickou zátěž. Agresivní parodontopatogenní mikroflóra může způsobit parodontální abscesy, recidivující otitidy, infekce horních cest dýchacích a zápaly plic. Existují důkazy o vlivu těžkých forem parodontitidy na frekvenci exacerbací CHOPN, zvýšené riziko kardiovaskulárních onemocnění: arteriální hypertenze, cévní mozkové příhody, ischemická choroba srdeční.
diagnostika
Diagnóza agresivní parodontitidy je stanovena na základě výsledků analýzy anamnestických, klinických, radiologických a laboratorních dat. Při sběru anamnézy se parodontolog zajímá o dobu vzniku onemocnění, aktuální obtíže, četnost exacerbací, trvání remisí, léčbu a přítomnost podobných potíží u příbuzných. Další hodnocení pacientů s agresivní parodontitidou zahrnuje:
- Vyšetření dutiny ústní. Při klinickém vyšetření se posuzuje množství plaku, závažnost zánětu dásní, prevalence a závažnost patologického procesu. Za tímto účelem se stanovují hygienické indexy, parodontální, papilární-marginální-alveolární atd.
- Rentgen Rentgenové minimum, které umožňuje posouzení destruktivních změn v kosti, zahrnuje cílené snímky a ortopantomogram. V případě potřeby může být předepsáno CT vyšetření čelistí.
- Funkční výzkum. Funkční metody jsou informativní pro identifikaci různých patologických změn v parodontu. Studium místního průtoku krve se provádí pomocí reopardodontografie a kapilaroskopie. Ultrazvuková osteometrie čelisti nám umožňuje posoudit hustotu kostních struktur.
- Laboratorní studie. Studium ústní mikroflóry se provádí pomocí mikrobiologického vyšetření výtoku z gingiválních váčků, metodou PCR a biochemickou analýzou slin. V diagnostice agresivní parodontitidy má zásadní význam identifikace specifické parodontopatogenní mikroflóry.
Diferenciální diagnostika
Pro správný výběr následných léčebných opatření je důležité vyloučit jiné formy zánětu dásní:
- fokální periodontitida;
- chronická generalizovaná parodontitida;
- parodontitida spojená se systémovými onemocněními (endokrinní, hematologická, alergická);
- ulcerózní nekrotická parodontitida.
Agresivní formy onemocnění jsou charakterizovány časným nástupem (před 35. rokem věku) a nesouladem mezi množstvím plaku a zubního kamene a závažností onemocnění parodontu.