Pro citaci: Luneva S.N., Matveeva E.L., Gasanova A.G., Boychuk S.P., Sazonova N.V. Role vápníku a vitaminu D3 při obnově integrity kostí po zlomeninách // Doctor.Ru. 2019. č. 2 (157). S. 55–60. DOI: 10.31550/1727-2378-2019-157-2-55-60
Cílem přehledu je systematizovat literární údaje o úloze vápníku a vitaminu D při obnově integrity kosti po zlomeninách.
Základní ustanovení. Nedostatek vápníku a vitamínu D jsou hlavní rizikové faktory osteoporózy. Vápník je nutný pro mineralizaci kostního kalusu po zlomenině, takže u osteoporózy je často pozorována narušená oprava kosti. Podle klinických údajů může zlomenina, zejména osteoporotická, způsobit posttraumatický úbytek kostní hmoty, čímž se zvyšuje riziko sekundárních zlomenin. Studie o úloze vápníku a vitaminu D při obnově kostí a posttraumatickém metabolismu po zlomenině jsou však omezené.
Závěr. Ve stravě pacientů se zlomeninami je důležitý dostatek vápníku a vitaminu D. U zlomenin u starších pacientů, kteří mají obvykle nedostatek obou živin, lze jako primární terapii zvážit doplňky vápníku a vitaminu D nebo kombinovanou léčbu.
Autoři prohlašují, že nemají žádný potenciální střet zájmů.
Boychuk Sergey Petrovich – PhD, lékař nejvyšší kategorie, vedoucí oddělení č. 1 federální státní rozpočtové instituce “Ruské vědecké centrum pro restorativní traumatologii a ortopedii” pojmenované po akad. G.A. Ilizarov“ z Ministerstva zdravotnictví Ruské federace. 640014, Kurgan, st. M. Uljanová, 6. E-mail: [email protected]
Gasanova Anna Georgievna – mladší výzkumník, Biochemická laboratoř, Federální státní rozpočtová instituce „Ruské vědecké centrum pro restorativní traumatologii a ortopedii“ pojmenované po akad. G.A. Ilizarov“ z Ministerstva zdravotnictví Ruské federace. 640014, Kurgan, st. M. Uljanová, 6. eLIBRARY.RU SPIN: 4629-2875. E-mail: [email protected]
Luneva Světlana Nikolajevna – Ph.D. PhD, profesor, vedoucí laboratoře biochemie, Federální státní rozpočtová instituce „Ruské vědecké centrum pro restorativní traumatologii a ortopedii“ pojmenované po akad. G.A. Ilizarov“ z Ministerstva zdravotnictví Ruské federace. 640014, Kurgan, st. M. Uljanová, 6. eLIBRARY.RU SPIN: 9572-2655. E-mail: [email protected]
Matveeva Elena Leonidovna – Ph.D. PhD, vedoucí výzkumný pracovník, Biochemická laboratoř, Federální státní rozpočtová instituce, Ruské vědecké centrum pro restorativní traumatologii a ortopedii pojmenované po akad. G.A. Ilizarov“ z Ministerstva zdravotnictví Ruské federace. 640014, Kurgan, st. M. Uljanová, 6. eLIBRARY.RU SPIN: 8195-5618. E-mail: [email protected]
Sazonova Natalya Vladimirovna – doktor lékařských věd, lékař – traumatolog-ortoped, vedoucí konzultačního a diagnostického oddělení Federální státní rozpočtové instituce “Ruské vědecké centrum pro restorativní traumatologii a ortopedii” pojmenované po akad. G.A. Ilizarov“ z Ministerstva zdravotnictví Ruské federace. 640014, Kurgan, st. M. Uljanová, 6. eLIBRARY.RU SPIN: 6816-2289. E-mail: [email protected]
Klíčová slova: vápník, vitamin D, osteoporóza, zotavení kostí po zlomeninách
Osteoporóza, charakterizovaná progresivním úbytkem kostní hmoty a destrukcí kostní mikroarchitektury, která má za následek zvýšené riziko osteoporotických zlomenin, je celosvětově považována za nejčastější kosterní onemocnění související s věkem. Rizikových faktorů pro osteoporózu je celá řada a zahrnují sníženou hladinu estrogenu během menopauzy, fyzickou nečinnost, pokročilý věk a dietní faktory [1]. Vápník je hlavní kostní minerál, který poskytuje kostře nejen mechanickou pevnost, ale slouží také jako rezervoár pro udržení hladin vápníku v plazmě ve fyziologickém rozmezí. Vitamin D je klíčovým regulátorem homeostázy vápníku, reguluje vstřebávání vápníku ve střevě, jeho reabsorpci v ledvinách a remodelaci kostí [2, 3]. Nedostatek vápníku i nedostatek vitamínu D podporují úbytek kostní hmoty v důsledku zvýšené kostní resorpce s cílem udržet adekvátní plazmatické koncentrace vápníku [4, 5]. Nedostatek vitaminu D je uznáván jako celosvětový zdravotní problém a očekává se, že se bude dále zhoršovat v důsledku demografických procesů na planetě, což odráží všeobecné stárnutí populace, především v ekonomicky vyspělých zemích [6]. Vzhledem k důležité úloze vápníku a vitamínu D při udržování zdraví kostí zahrnuje prevence osteoporózy suplementaci těchto prvků ve stravě jedinců s vysokým rizikem rozvoje onemocnění (včetně žen po menopauze), když je vápník a vitamín D ve stravě nedostatečný [7]. . Nemocniční specialisté se však s léčbou osteoporózy setkávají jen zřídka, protože ji lze nazvat „tichým“ onemocněním: pacienti s osteoporózou často nepociťují žádné nepohodlí až do první osteoporotické zlomeniny a pouze 10–20 % pacientů dostává adekvátní léčbu i po úrazu [8] , 9]. Vápník i vitamín D hrají klíčovou roli v mineralizaci kostního kalusu, jehož tvorba je nedílnou součástí procesu kostní konsolidace [10, 11]. Je pravděpodobné, že nedostatek obou prvků přispívá k recidivujícím zlomeninám, což je komplikace, která je často pozorována u postmenopauzálních pacientek s osteoporózou [12]. Nicméně jen málo experimentálních studií a ještě méně klinických studií zkoumalo roli vápníku a vitaminu D při hojení zlomenin. Postupně se hromadí důkazy na podporu tvrzení, že každá zlomenina je doprovázena systémovou ztrátou kostní hmoty o 2–15 % ve srovnání s hodnotami bezprostředně po zlomenině nebo u věkově srovnatelných jedinců bez zlomenin [13, 14]. Tento jev může také vysvětlit klinicky pozorované zvýšené riziko sekundárních zlomenin v místě tvorby kalusu [15, 16]. Experimentální údaje naznačují, že nedostatek vápníku a vitaminu D může zhoršit posttraumatický úbytek kostní hmoty [17, 18]. Dohromady tyto nálezy naznačují klinicky odůvodněnou terapeutickou potřebu suplementace vápníkem a vitaminem D po zlomenině, zejména při osteoporóze.
OBECNÉ PRINCIPY LÉČENÍ ZLOMENIN
Zlomeniny způsobené osteoporózou se vyskytují u každé třetí ženy a každého pátého muže nad 50 let. Na celém světě ročně utrpí zlomeniny přibližně 9 milionů lidí s osteoporózou [19]. Vzhledem k tomu, že populace stále stárne, bude výskyt zlomenin v budoucnu jen narůstat. Zlomeniny kostí se obvykle hojí bez komplikací nebo jizev. Za určitých podmínek, mezi které patří stáří, zhoršující se zdravotní stav, doprovodná onemocnění a vážná zranění, však může proces obnovy selhat [10]. Přibližně 5–10 % všech zlomenin je doprovázeno nějakou poruchou procesu konsolidace kosti [20]. Hojení zlomenin kostí je dynamický, komplexní a vysoce regulovaný proces, který zahrnuje interakci mnoha buněk a molekulárních mediátorů, včetně růstových faktorů a cytokinů. Tento proces se skládá ze tří překrývajících se fází: zánětu, konsolidace a remodelace. Zánětlivá fáze je charakterizována poškozením tkání a buněk, prasknutím krevních cév a náborem imunitních buněk do místa zlomeniny. Ve fázi konsolidace stimuluje intramembranózní a endochondrální osifikace tvorbu a vývoj kostního kalusu. Při remodelaci je nově vytvořená „měkká“ kost nahrazena kostí lamelární, tj. je zcela obnovena původní struktura a stabilita kosti [10]. Změny, ke kterým dochází v souvislosti s osteoporózou, mohou interferovat s tímto komplexním procesem a skutečně je u pacientů s touto diagnózou často pozorována narušená kostní regenerace [12, 20, 21]. Patogenetické mechanismy neúplného nebo opožděného zotavení kosti po zlomeninách však stále nejsou dostatečně pochopeny a je zapotřebí dalšího výzkumu, který je bude podrobně studovat.
NUANCE OSTEOPOROTICKÝCH ZLOMENIN
Osteoporotické zlomeniny jsou častěji spojeny s komplikacemi včetně infekce a selhání implantátu, což má za následek nákladnou léčbu s prodlouženým pobytem v nemocnici a zvýšenou morbiditu a mortalitu. K odmítnutí implantátu dochází přibližně v 10–25 % případů osteoporotických zlomenin [22]. Celkový výskyt komplikací, včetně kostních a mimokostních (jako jsou různé infekce, pneumonie a anémie), je přibližně 60 % po zlomenině kyčle a 50 % po zlomenině obratle, přičemž s věkem roste [23].
VS Nikolaou a kol. prokázali, že doba hojení zlomenin u starších pacientů s osteoporózou je významně prodloužena [12]. Polovina pacientů s osteoporózou se navíc po poranění kyčle plně nezotaví [21]. Epidemiologická analýza ukazuje, že u těchto pacientů je také zvýšené riziko recidivující zlomeniny v místě tvorby kalusu [20]. V důsledku toho osteoporóza ovlivňuje regenerační schopnost kosti, což vede k opožděnému a komplikovanému hojení zlomenin.
Zatímco klinické studie často zaznamenávají chirurgické komplikace při léčbě osteoporotických zlomenin, autoři experimentálních studií se zaměřují na studium biologické kostní regenerace a zde jsou výsledky spolehlivější a zajímavější, a to i z klinického hlediska.
V posledních letech bylo provedeno několik experimentálních studií na ovariektomovaných hlodavcích za účelem simulace klinického obrazu deplece estrogenu po menopauze. Tyto studie odhalily snížený regenerační potenciál během všech fází obnovy kosti po úrazu, jak je indikováno snížením hmoty nově vytvořené kostní tkáně a snížením biomechanické kompetence kostního kalusu [24–26], změnami v angiogenezi [ 27] a tvorbu chrupavky [28] a dysfunkci osteoblastů a osteoklastů v kostním kalusu [28, 29].
Vzhledem k tomu, že osteoporóza je multifaktoriální onemocnění, biologické příčiny zhoršené kostní reparace jsou různé a zahrnují mimo jiné zhoršenou imunitní odpověď po zlomenině [30], poruchy osteoanabolických signálních drah [31–33], změny koncentrací estrogenu krve a poškozených tkání [34–36•]. Multifaktoriálnost také vede k tomu, že znaky patogeneze osteoporotických zlomenin a fyziologický základ jejich hojení zůstávají do značné míry nejasné a vyžadují další výzkum.
VÁPNÍK A VITAMÍN D V TERAPII ZLOMENIN Vápník a vitamín D hrají klíčovou roli při remodelaci kostí a mineralizaci kalusu, takže obě živiny mohou významně ovlivnit proces hojení zlomenin. Vápník je nezbytný pro mineralizaci kostního kalusu: přibližně 1,7–2,3 g usazenin hydroxyapatitu na 1 cm3 kostní tkáně (tento údaj byl stanoven v polovině 45. století při experimentech na potkanech s radioaktivním vápníkem-37 [39–XNUMX] ) . Je docela možné, že nutriční deficit obou živin negativně ovlivňuje proces hojení a jeho kompenzace, včetně dodatečného podávání ve formě potravinářských aditiv a specializovaných léků, tento proces normalizuje, ba dokonce urychluje. Souhrnné výsledky experimentálních a klinických studií na toto téma jsou uvedeny v tabulce.
Tabulka.
Výsledky experimentálních a klinických studií vlivu vápníku a vitaminu D na konsolidaci zlomenin 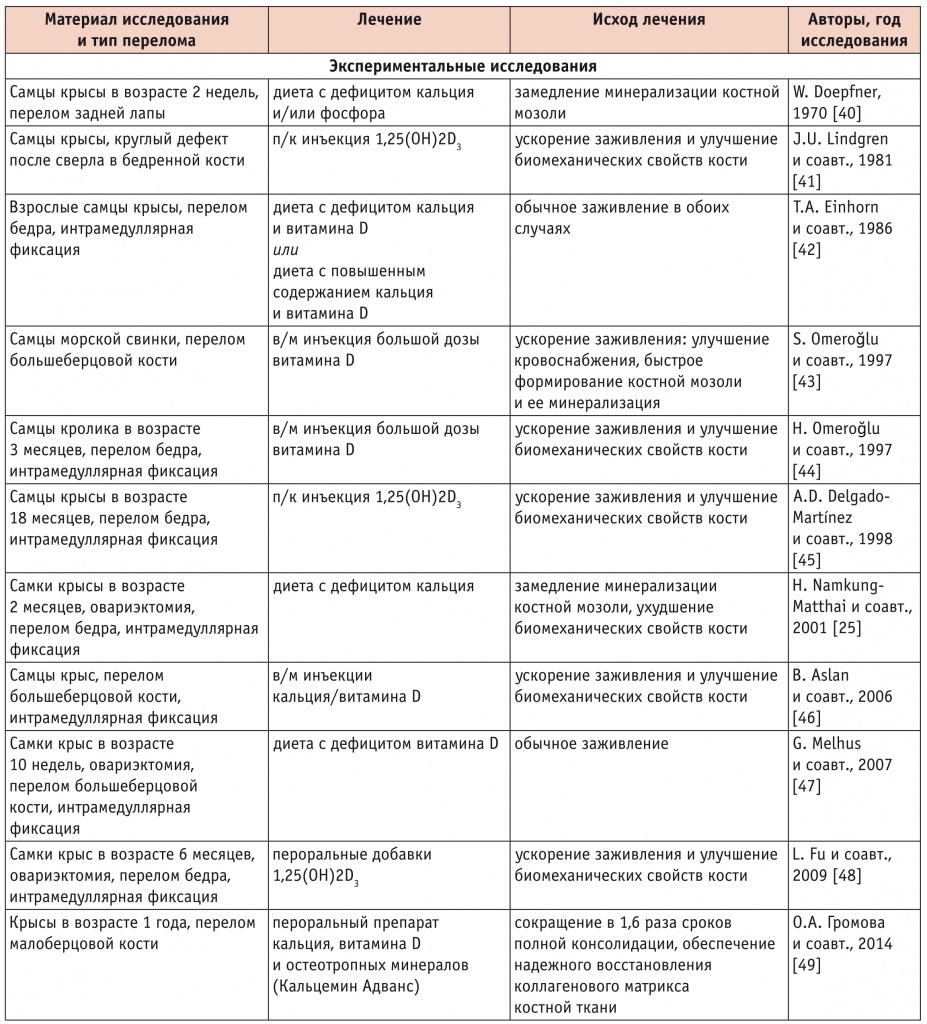
Stravu moderního staršího člověka lze považovat za nedostatek vápníku. Podle výsledků studie provedené v devíti evropských zemích přijímají ženy po menopauze v průměru 744 mg alimentárního vápníku denně, normu (1300 mg) zaznamenalo pouze 6 % vyšetřených [53]. Podobné údaje byly získány ve Spojených státech, kde 90 % žen po menopauze konzumuje méně než 1200 mg vápníku denně [54], a v Rusku: studie provedená v šesti regionech země ukázala, že ženy starší 50 let přijímají s jídlem v průměru 683 mg denně, muži stejného věku – 635 mg, tedy 70 % vyšetřených konzumovalo méně než polovinu doporučené věkové normy [55]. Nedostatek vitaminu D může souviset jak s nedostatečným sluněním, tak s jeho nedostatkem v potravě. Nedostatek vitaminu D je rozšířen po celém světě, přičemž výskyt hypovitaminózy je ještě vyšší ve slunných zemích nacházejících se v jižní Evropě (Itálie, Španělsko) a na Středním východě (Turecko, Írán, Libanon atd.) než v zemích severní Evropy [56•]. . Průzkum na kohortě postmenopauzálních žen žijících v Moskvě ukázal, že asi 65 % z nich mělo nedostatek vitaminu D a hypovitaminózu se statisticky významnými výkyvy hladiny vitaminu D v závislosti na sezóně odběru krve [57]. Ve většině případů lze tedy zlomeniny u starších osob považovat za zlomeniny na pozadí nedostatku vápníku a vitamínu D a léčba takových zranění by měla být prováděna s povinnou úpravou stravy a / nebo zavedením živin. ve formě doplňků stravy nebo léků. Z farmakologického hlediska by léky určené k působení v takových podmínkách měly být vytvářeny s ohledem na to, že kombinace vitaminu D a vápníku [51]:
- poskytuje patogenetický přístup k prevenci a léčbě osteoporózy, na rozdíl od monoterapie vápenatými solemi;
Jedním z léků, který splňuje všechny uvedené požadavky, je Calcemin® Advance. Kromě vápníku a vitamínu D obsahuje osteotropní minerály – zinek, měď, mangan, bór a hořčík – které se podílejí na syntéze kolagenu kostní matrix a mohou zlepšit kvalitu kostní tkáně, pokud jsou užívány společně s vápníkem [58]. Účinnost léku byla potvrzena v experimentálních studiích. Takže O.A. Gromová a kol. (2014), studující regeneraci kostní tkáně u potkanů se zlomeninou fibuly, zjistili, že Calcemin Advance s osteotropními minerály podporuje syntézu kolagenu typu 1 a 3 a v důsledku toho syntézu kompletní kostní matrix [49, 59]. Navíc ve srovnání s kontrolní skupinou, která tento lék nedostávala, se doba pro úplné zpevnění kosti zkrátila 1,6krát. V klinických studiích byla hodnocena dynamika markerů kostního metabolismu ve skupinách léčených přípravkem Calcemin Advance a kontrolní skupině. V díle O.A. Nikitinskaya a kol. byl prokázán antiresorpční účinek studovaného léčiva, který snížil zvýšení obsahu markeru kostní resorpce (hladina C-telopeptidu kolagenu 1. typu stoupla 2x méně než u kontrolní skupiny) a zlepšila syntézu a tvorbu kost (hladina kostní alkalické fosfatázy klesla 1,6, 60krát méně než v kontrolní skupině) [25]. V jiné studii přípravek Calcemin Advance zkrátil dobu potřebnou k vytvoření kalusu u pacientů s osteoporotickými zlomeninami o 2 %, ze 1,5 na 9,3 měsíce. U pacientů užívajících tento lék byl také zaznamenán statisticky významný nárůst integrálního kortikálního indexu vzhledem k údajům získaným před zahájením léčby: u žen na zdravé končetině o 6,0 %, na postižené o 11,5 %; u mužů na zdravé končetině o 8,3 %, na končetině postižené o 51 %. Rozdíl v ukazatelích mezi zdravou a postiženou končetinou byl způsoben výskytem imobilizační osteoporózy [2006]. Během výzkumu S.N. Luneva a kol. (52) u pacientů po traumatu, kteří užívali Calcemin Advance, byla pozorována pozitivní kalciová bilance se současným snížením katabolických procesů v pojivové tkáni, což mělo pozitivní vliv na dynamiku osteoreparativních procesů [27]. Klinicky se to projevilo rozdíly v době fixace fragmentů v Ilizarovově aparátu u pacientů experimentální skupiny a době kostní konsolidace u pacientů kontrolní skupiny. U zlomenin chirurgického krčku pažní kosti bylo tedy dosaženo fúze za 28 a 42 dnů, u suprakondylických zlomenin pažní kosti – za 51 dnů, u zlomenin kostí předloktí – za 57 a 76 dnů a u intertrochanterických zlomenin femuru – za XNUMX dní. U všech pacientů byla prokázána fúze kostních fragmentů s dobrými anatomickými a funkčními výsledky.
Dosavadní údaje z experimentálních a klinických studií umožňují jednoznačně konstatovat, že dostatečné množství vápníku a vitaminu D je důležité ve stravě pacientů jak s normálními, tak zejména s osteoporotickými zlomeninami. U starších pacientů se většina zlomenin vyskytuje v souvislosti s nedostatkem obou živin a jako primární terapeutickou intervenci lze zvážit další doplňky vápníku a vitaminu D nebo kombinovanou terapii.

Lidé všech věkových kategorií zažívají zlomeniny. Podle studie Světové zdravotnické organizace (WHO) Global Burden of Disease je počet lidí po celém světě trpících zlomeninami 436 milionů. Obrázek ukazuje závažnost tohoto problému, jeho socioekonomický význam a potřebu preventivních opatření a adekvátní léčby.
Zlomeniny mohou nastat v důsledku zranění, pádů, násilí, sportovních nehod a nemocí, zejména osteoporózy. Nejtěžšími typy zlomenin, které často vedou k těžkým komplikacím včetně smrti, jsou zlomeniny kyčle u starších lidí, zlomeniny páteře a lebečních kostí.
V tomto článku vám prozradíme, jak dlouho se zlomenina hojí, jak se hojí, kdy můžete po zlomenině nohy chodit, co byste neměli dělat v případě úrazu a zda existuje souvislost mezi psychosomatikou a zlomeninami .
Víte, kde je nejbližší lékárna s požadovaným lékem? Aplikace zobrazí lékárny v okolí a jejich ceny.
Nainstalujte aplikaci
Jak rychle se hojí kost po zlomenině?
- druh zranění (místa zlomenin) – hojení malých zlomenin kostí, například prstu, probíhá rychleji než zlomeniny nohy;
- závažnost zranění – otevřené, rozdrcené nebo posunuté zlomeniny se hojí déle než kompresní a uzavřené zlomeniny, praskliny a zlomeniny kostí;
- rychlost první pomoci – pro správnou a rychlejší rekonvalescenci je to také významný faktor u otevřených zlomenin, zvláště důležité je zabránit infekci, zánětu a hnisání rány, které zhoršují a komplikují proces regenerace;
- věk pacienta – ve srovnání s průměrným obdobím dochází ke splynutí rychleji u dětí a naopak u starších osob pomaleji v důsledku věkových změn, nedostatku vápníku a chronických onemocnění;
- kvalifikované akce traumatologa a předepisování adekvátní léčby — profesionalita a dodržování terapeutických protokolů hrají klíčovou roli při obnově integrity kostí;
- přesnost dodržování lékařských doporučení pacienta během rehabilitačního období — nedodržení pokynů zpomaluje zotavení po zlomenině;
- zdravotní stav pacienta — hypovitaminóza, zejména vitamín C a D, nedostatek vápníku, dysfunkce příštítných tělísek a nadledvin, chronická a zánětlivá onemocnění prodlužují dobu rekonvalescence po zlomenině.
Kromě toho bude rychlost hojení kosti delší při instalaci implantátu v případech, kdy je fragmentů kostí příliš mnoho a není možné je shromáždit. A také, pokud pacient předčasně sundá sádru. Vzhledem k tomu, že poraněná oblast kosti je pod tlakem, dochází k posunu a v důsledku toho trvá fúze kostní tkáně příliš dlouho.
Doba hojení kosti je od 14 dnů u zavřené zlomeniny ruky nebo nohy na jednom místě. Mnohočetná zranění se hojí do měsíce. Prognóza hojení otevřené zlomeniny přesahuje dva měsíce. Zde jsou průměrné časy pro konsolidaci některých zlomenin bez posunutí:
- falangy prstů – 2 týdny;
- poloměr v typickém místě – 3 týdny;
- klíční kosti – 3-4 týdny;
- krček stehenní kosti – 6 měsíců;
- femur ve střední třetině – 3-4 měsíce;
- kotníky, kotníky – 1,5-2 měsíce.
Nejste si jisti, jaké léky potřebujete? Aplikace má pohodlné vyhledávání a chatování s lékárníkem!
Vyzkoušejte aplikaci
Jak poznáte, že se zlomenina hojí?
- stádium katabolismu – po poranění začnou poškozené tkáně odumírat, buňky se rozpadají a vznikají hematomy.
- stadium buněčné diferenciace – dochází k primární kostní fúzi;
- stadium tvorby kalusu – vzniká měkký kalus skládající se z nově vytvořeného vaziva, kapilár, chrupavek a měkké houbovité kosti;
- stadium kalusové spongiózy – působením osteoblastů se měkký kostní kalus přemění na tvrdý, obnoví se kostní struktura a délka stadia se může lišit od několika měsíců do 3 let v závislosti na závažnosti poškození .
Pokud se zlomenina zahojí, pacient pociťuje snížení otoku, zánětu, bolesti, žádné nepohodlí během cvičení a zvýšený rozsah pohybu. Proces fúze je monitorován pomocí pravidelných rentgenových paprsků.
Předpokladem pro normálně se hojící zlomeninu je bezproblémový průběh všech fází, dobrá cirkulace krve v zóně zlomeniny, nehybnost úlomků a blízkost jejich umístění. Toho je dosaženo mimo jiné imobilizací s aplikací sádry nebo speciálních ortéz. Imobilizace udržuje kost ve správné poloze po dobu několika týdnů až měsíců v závislosti na složitosti zlomeniny.
Pouze 3 % lidí zná tyto life hacky od lékárníků. Zjistěte, jak ušetřit 25 % na lécích!
Odhalte tajemství
Kdy můžete po zlomenině nohy chodit?
Jakákoli zlomenina vás vyřadí z normálního života a zlomeniny nohou také vážně omezují pohyblivost člověka a izolují ho od společnosti. Proto nejčastější otázky, které se pacienti lékařům ptají, jsou: „Kdy budu moci chodit? a “Co bych měl udělat, aby se zlomenina hojila rychleji?” Odpovídáme na ně v pořadí.
Po zlomenině nohy závisí schopnost pohybu obvykle na typu zlomeniny, lokalizaci a věku pacienta. O čase zahájení chůze rozhoduje lékař, který sleduje stav pacienta. Ve většině případů, po imobilizaci, se v prvních týdnech doporučuje použití berlí nebo jiných prostředků mobility, pokud pacient není „připoután na lůžko“. Pokud je hojení dobré, může lékař po 4-6 týdnech povolit částečné zatížení zraněné nohy a po 6-12 týdnech můžete začít chodit s oporou nebo bez ní.
Ani ti nejlepší lékaři nedokážou urychlit procesy obnovy kostí, které jsou přírodě vlastní. V případě zlomenin je důležité předcházet komplikacím a dodržovat základní pravidla, která je třeba dodržovat po úrazu a operaci:
- redukce a spolehlivé upevnění úlomků kostí;
- imobilizace;
- vykládka;
- přísné dodržování lékařských příkazů pacientem;
- rehabilitace.
Důležitou složkou při léčbě zlomenin je rehabilitace, která zlepšuje prokrvení tkání v okolí zlomeniny, napomáhá regeneraci poškozených tkání, zvyšuje svalový tonus a navrací volnost pohybu. Rehabilitační opatření zahrnují:
- dieta a speciální výživa s vysokým obsahem potravin bohatých na bílkoviny, vápník, křemík a vitamíny D, C a B;
- masáž, která je indikována ihned po sejmutí sádry, ale pohyby by měly být lehké, aby nedošlo k přetížení ochablých svalů;
- rehabilitace;
- cvičební terapie (terapeutická tělesná kultura);
- léková terapie: vitamíny, přípravky vápníku, gely a masti k obnovení krevního oběhu, zmírnění otoku a bolesti; v případě potřeby jsou antibiotika předepsána pro zlomeniny a také chondroprotektory později v období zotavení.
Upozorňujeme naše čtenáře, že pro maximální zotavení musí být rehabilitační komplex, včetně speciálních fyzických cvičení, proveden co nejdříve. Rehabilitace by měla začít během několika dnů po zlomenině, a to i v poloze na zádech. Tělesná cvičení jsou rozdělena do tříd v období imobilizace a po ní. V opačném případě se svaly stanou nečinnými a ochabnou a kosti se nemusí správně hojit.